PROCEDIMENTOS
Doutor Jonatha Frazão

“A abordagem minimamente invasiva por videolaparoscopia ou cirurgia robótica oferece diversas vantagens aos pacientes, como menor dor pós-operatória, recuperação mais rápida e retorno mais precoce às atividades normais. Contudo, é importante ressaltar que a escolha da técnica cirúrgica dependerá das características individuais de cada paciente e da experiência e habilidade do cirurgião, visando sempre o melhor resultado e segurança para o paciente.”
Oncologia Digestiva
No contexto da oncologia digestiva, a integração de abordagens cirúrgicas avançadas é fundamental para otimizar o tratamento de cânceres em áreas críticas como o esôfago, junção esofagogástrica, estômago e intestino delgado.
No que diz respeito ao esôfago e à junção esofagogástrica, as técnicas minimamente invasivas desempenham um papel crucial na execução de esofagectomias. Através de incisões reduzidas, a cirurgia laparoscópica ou robótica proporciona vantagens como menor dor pós-operatória, recuperação mais rápida e hospitalização reduzida. A precisão anatômica e a habilidade em reconstrução são pontos-chave, enquanto a colaboração com oncologistas é essencial para uma abordagem terapêutica abrangente.
Para casos de câncer gástrico, a gastrectomia minimamente invasiva oferece um método eficaz para a remoção de tumores, ao mesmo tempo em que preserva a funcionalidade gástrica. As vantagens incluem recuperação acelerada e menor morbidade. A adaptação às diferentes necessidades anatômicas do paciente é um aspecto central.
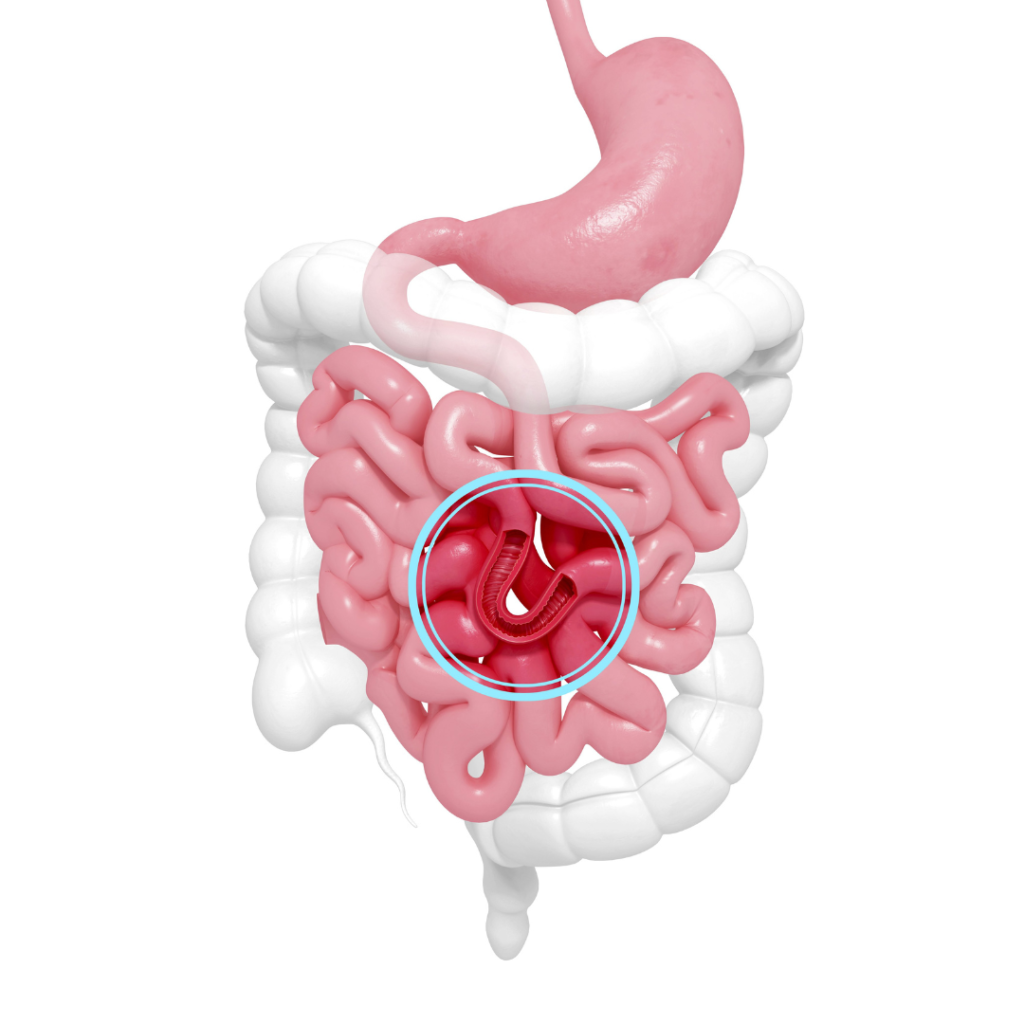
Na oncologia do intestino delgado, técnicas laparoscópicas são empregadas para ressecções cirúrgicas precisas. A abordagem minimamente invasiva reduz complicações pós-operatórias e melhora o tempo de recuperação. A atenção aos detalhes anastomóticos é crucial para o sucesso a longo prazo.
Em síntese, minha abordagem como especialista é baseada em resultados tangíveis e técnicas inovadoras. Através da cirurgia minimamente invasiva, busco melhorar a qualidade de vida dos pacientes, garantindo uma recuperação eficiente e maximizando a eficácia do tratamento oncológico. O constante aprimoramento técnico e a colaboração interdisciplinar são elementos centrais da minha prática clínica.
Tumores que afetam o esôfago e a junção esofagogástrica representam um desafio significativo devido à sua localização anatômica e complexidade. Como cirurgião oncologista, tenho experiência em lidar com esses casos complexos e estou comprometido em oferecer abordagens cirúrgicas precisas e eficazes para melhorar a qualidade de vida dos pacientes.
Características dos Tumores Esofágicos e na Junção Esofagogástrica: Tumores nessas áreas podem ser de natureza maligna ou benigna. No entanto, os tumores malignos, como o carcinoma de células escamosas e o adenocarcinoma, são mais comuns. Devido à proximidade com órgãos vitais e à complexidade da anatomia circundante, o diagnóstico e o tratamento exigem abordagens cirúrgicas cuidadosamente planejadas.
Diagnóstico Preciso e Estadiamento: O diagnóstico preciso é fundamental para determinar a extensão do tumor e planejar o tratamento adequado. Isso envolve exames de imagem avançados, como tomografia computadorizada, ressonância magnética e endoscopia. O estadiamento correto do tumor, ou seja, determinar o quão longe o câncer se espalhou, é crucial para definir a abordagem terapêutica mais apropriada.
Abordagens Cirúrgicas: Minha abordagem cirúrgica para tumores de esôfago e junção esofagogástrica depende da localização, tamanho e estadiamento do tumor. A ressecção cirúrgica, como a esofagectomia, é frequentemente necessária. Durante esse procedimento, o tumor é removido junto com uma porção do esôfago e, em alguns casos, uma parte do estômago. A escolha entre uma esofagectomia tradicional e técnicas minimamente invasivas, como a laparoscopia ou a cirurgia robótica, é considerada com base na avaliação clínica e nas necessidades individuais do paciente.
Reconstrução e Qualidade de Vida: Após a remoção do tumor, a reconstrução da continuidade esofágica é uma consideração crucial. Isso envolve técnicas como a anastomose, onde as extremidades saudáveis do esôfago são unidas novamente. O objetivo é restaurar a função de deglutição e minimizar complicações pós-operatórias. A preservação da qualidade de vida do paciente é um foco importante durante todo o processo.
Trabalho Multidisciplinar: Tratar tumores de esôfago e junção esofagogástrica exige uma abordagem multidisciplinar, envolvendo oncologistas, radiologistas, patologistas e outros especialistas. A colaboração é fundamental para determinar a sequência ideal de tratamentos, que pode incluir quimioterapia, radioterapia e cirurgia, conforme necessário.
Em conclusão, minha experiência como cirurgião oncologista me permite abordar os desafios únicos dos tumores de esôfago e junção esofagogástrica. Minha prioridade é oferecer tratamentos individualizados, considerando a complexidade do caso e a melhor abordagem para melhorar a qualidade de vida dos pacientes afetados por essas condições.
Como cirurgião oncologista, tenho uma visão especializada sobre o tratamento de tumores no estômago, uma condição que requer uma abordagem cuidadosa e adaptada para garantir o melhor resultado possível para os pacientes. Tumores gástricos podem variar em natureza e severidade, tornando essencial uma avaliação detalhada e um plano de tratamento personalizado.
Tipos de Tumores Gástricos: Tumores gástricos podem ser benignos ou malignos. Entre os malignos, o adenocarcinoma é o tipo mais comum, representando um desafio significativo devido à sua natureza invasiva. A identificação do tipo de tumor e sua extensão são passos essenciais para determinar a abordagem cirúrgica apropriada.
Avaliação Diagnóstica e Estadiamento: O diagnóstico de tumores gástricos envolve uma combinação de métodos, incluindo exames de imagem como a tomografia computadorizada, a endoscopia e a biópsia. A avaliação precisa da extensão do tumor é conhecida como estadiamento e ajuda a determinar o estágio da doença, o que é crucial para planejar o tratamento.
Abordagem Cirúrgica: A cirurgia desempenha um papel fundamental no tratamento de tumores gástricos. A ressecção cirúrgica é frequentemente realizada para remover o tumor e uma parte do estômago afetado. A abordagem cirúrgica pode variar de acordo com a localização e o tamanho do tumor. A preservação da função gástrica e a melhoria da qualidade de vida do paciente são considerações importantes durante o planejamento cirúrgico.
Técnicas Avançadas: Avanços na cirurgia, como a laparoscopia e a cirurgia robótica, têm desempenhado um papel significativo no tratamento de tumores gástricos. Essas técnicas minimamente invasivas permitem incisões menores, redução da dor pós-operatória e recuperação mais rápida. A aplicação dessas abordagens depende da natureza do tumor e da condição do paciente.
Tratamento Multidisciplinar: O tratamento de tumores gástricos muitas vezes envolve uma abordagem multidisciplinar, onde cirurgiões, oncologistas, radiologistas e outros especialistas colaboram para desenvolver um plano abrangente. Terapias complementares, como quimioterapia ou radioterapia, podem ser combinadas com a cirurgia para maximizar a eficácia do tratamento.
Apoio ao Paciente: Durante todo o processo, é crucial oferecer apoio abrangente aos pacientes, incluindo informações claras sobre o diagnóstico, opções de tratamento e expectativas pós-operatórias. Minha abordagem como cirurgião oncologista é focada em garantir que os pacientes compreendam todas as etapas do processo e se sintam apoiados em sua jornada de tratamento.
Em resumo, minha experiência como cirurgião oncologista me permite enfrentar os desafios dos tumores gástricos com uma abordagem personalizada e baseada em evidências. Através de técnicas cirúrgicas avançadas e colaboração multidisciplinar, busco proporcionar o melhor resultado possível para meus pacientes, ao mesmo tempo que priorizo sua qualidade de vida e bem-estar.
Como cirurgião oncologista, estou familiarizado com a complexidade e as nuances envolvidas no tratamento de tumores no intestino delgado. Esses tumores requerem uma abordagem cirúrgica especializada, além de uma avaliação minuciosa e um plano de tratamento individualizado para garantir os melhores resultados para os pacientes.
Variedade de Tumores Intestinais: O intestino delgado é uma região anatômica onde uma variedade de tumores pode surgir, incluindo carcinoides, adenocarcinomas e sarcomas. Cada tipo de tumor apresenta características únicas que influenciam na estratégia de tratamento.
Diagnóstico e Estadiamento Precisos: O diagnóstico de tumores no intestino delgado envolve uma combinação de métodos, como exames de imagem avançados (tomografia computadorizada, ressonância magnética), endoscopia e biópsia. O estadiamento adequado é essencial para determinar a extensão do tumor e planejar o tratamento adequado.
Abordagem Cirúrgica Especializada: A cirurgia é frequentemente a principal modalidade de tratamento para tumores no intestino delgado. A ressecção cirúrgica envolve a remoção do tumor, juntamente com uma porção do intestino afetado. A escolha da técnica cirúrgica depende do tamanho e localização do tumor. Técnicas minimamente invasivas, como laparoscopia ou cirurgia robótica, podem ser apropriadas em certos casos, permitindo uma recuperação mais rápida e menos desconforto pós-operatório.
Reconstrução Intestinal: Após a remoção do tumor, a reconstrução do intestino delgado é frequentemente necessária para restaurar a continuidade e a função digestiva. Isso pode envolver a realização de anastomoses, que são conexões cirúrgicas entre as extremidades saudáveis do intestino. A escolha da técnica de reconstrução leva em consideração a preservação da função intestinal e a minimização de complicações.
Tratamento Multidisciplinar: A abordagem ao tratamento de tumores no intestino delgado muitas vezes requer uma equipe multidisciplinar de especialistas, incluindo cirurgiões, oncologistas, radiologistas e patologistas. Essa colaboração é fundamental para desenvolver um plano abrangente que pode incluir quimioterapia, radioterapia e cirurgia, conforme necessário.
Apoio ao Paciente: Durante todo o processo, é importante fornecer apoio emocional e informações claras aos pacientes. Como cirurgião oncologista, minha prioridade é assegurar que os pacientes compreendam suas opções de tratamento, bem como os benefícios e possíveis complicações da cirurgia e outras terapias.
Em resumo, minha experiência e especialização em cirurgia oncologista me capacitam para abordar com precisão e cuidado os desafios apresentados por tumores no intestino delgado. Através de uma abordagem individualizada, colaboração multidisciplinar e aplicação de técnicas cirúrgicas avançadas, busco oferecer aos pacientes o melhor tratamento possível, visando a melhoria da qualidade de vida e a obtenção dos melhores resultados clínicos.
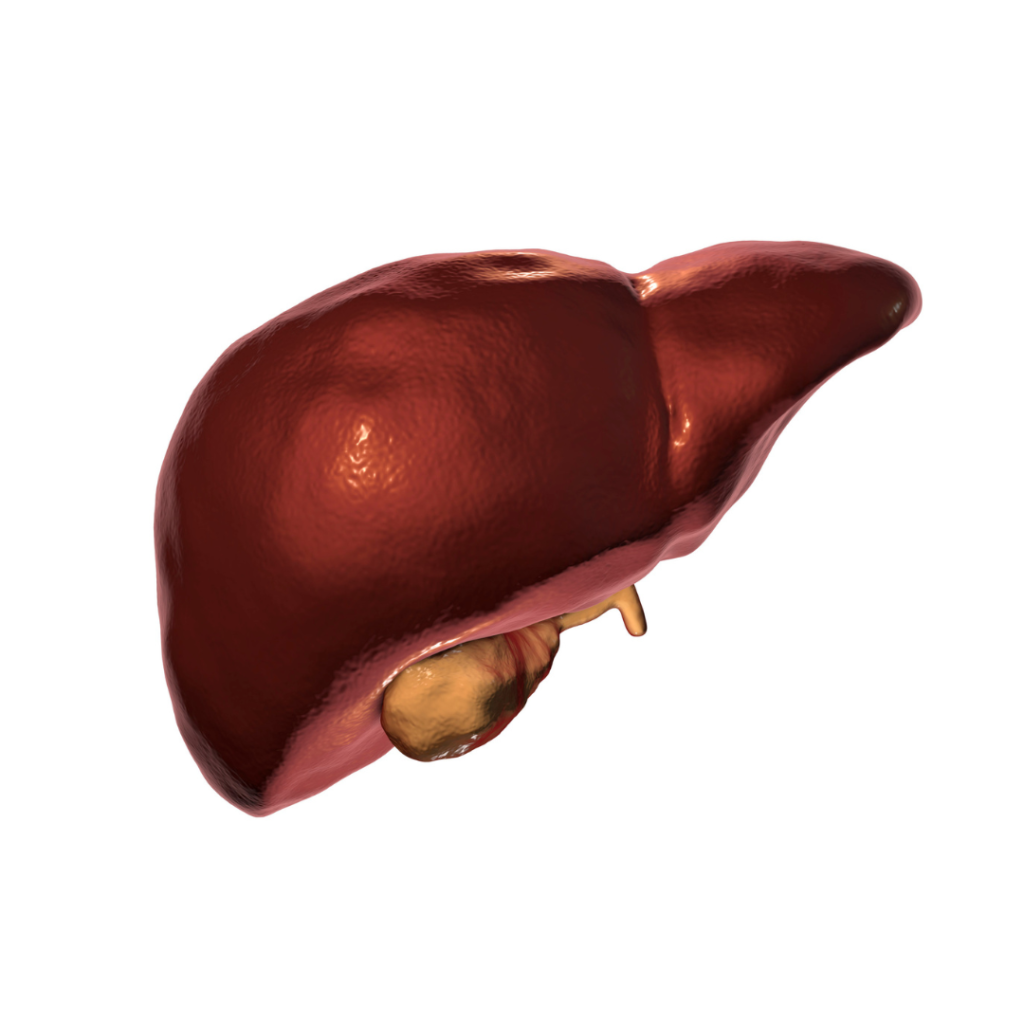
Na minha capacidade como cirurgião oncologista, estou bem versado na complexidade dos tumores no fígado. Essas condições exigem uma abordagem cirúrgica especializada e uma compreensão profunda das opções de tratamento disponíveis para garantir o melhor resultado para os pacientes.
Variedade de Tumores Hepáticos: Os tumores no fígado podem ser divididos em dois grupos principais: tumores benignos e malignos. Os carcinomas hepatocelulares são o tipo mais comum de tumor hepático maligno, enquanto os hemangiomas e adenomas são exemplos de tumores benignos. Cada tipo de tumor requer uma avaliação detalhada e uma estratégia de tratamento personalizada.
Diagnóstico Preciso e Estadiamento Adequado: O diagnóstico de tumores hepáticos envolve exames de imagem como a tomografia computadorizada e a ressonância magnética, bem como biópsias para análise histopatológica. O estadiamento adequado é fundamental para avaliar a extensão do tumor e orientar o plano de tratamento.
Abordagem Cirúrgica Especializada: A cirurgia é frequentemente uma opção de tratamento para tumores hepáticos. A ressecção cirúrgica envolve a remoção do tumor, juntamente com uma parte do fígado afetado. Minha abordagem cirúrgica leva em consideração a localização, o tamanho e a natureza do tumor, bem como a função hepática restante. Utilizo técnicas cirúrgicas avançadas, como ressecções anatômicas precisas, para alcançar os melhores resultados.
Alternativas de Tratamento: Além da cirurgia, outras opções de tratamento podem ser consideradas, dependendo das características do tumor e da condição do paciente. Isso pode incluir terapias locais, como a ablação por radiofrequência e a embolização arterial, bem como a quimioterapia sistêmica em casos selecionados.
Tratamento Multidisciplinar: O tratamento de tumores hepáticos frequentemente envolve uma equipe multidisciplinar de especialistas, incluindo cirurgiões, oncologistas, radiologistas e hepatologistas. A colaboração entre esses profissionais é essencial para desenvolver um plano abrangente e otimizado para cada paciente.
Apoio ao Paciente: Além da intervenção médica, é fundamental fornecer apoio emocional e educacional aos pacientes e suas famílias. Meu objetivo como cirurgião oncologista é garantir que os pacientes estejam informados sobre suas opções de tratamento, compreendam os benefícios e riscos, e estejam confiantes em sua jornada de tratamento.
Em resumo, minha experiência e especialização em cirurgia oncologista me permitem abordar os desafios dos tumores no fígado com uma abordagem precisa e centrada no paciente. Através de técnicas cirúrgicas avançadas e colaboração multidisciplinar, busco proporcionar o melhor tratamento possível, visando a melhoria da qualidade de vida e a obtenção dos melhores resultados clínicos para meus pacientes.
Na minha capacidade como cirurgião oncologista, estou bem versado na complexidade dos tumores que afetam as vias biliares. Essa condição exige uma abordagem cirúrgica especializada e uma compreensão aprofundada das opções de tratamento disponíveis para garantir o melhor resultado possível para os pacientes.
Variedade de Tumores nas Vias Biliares: Tumores nas vias biliares podem ocorrer em diferentes partes do sistema biliar, incluindo os ductos biliares intra-hepáticos, extra-hepáticos e a junção entre a vesícula biliar e os ductos biliares. Esses tumores podem ser benignos ou malignos, sendo o colangiocarcinoma o tipo mais comum e desafiador. Cada tipo de tumor requer uma avaliação detalhada e um plano de tratamento individualizado.
Diagnóstico Preciso e Estadiamento Adequado: O diagnóstico de tumores nas vias biliares envolve exames de imagem, como a colangiopancreatografia retrógrada endoscópica (CPRE), tomografia computadorizada e ressonância magnética. A biópsia é frequentemente necessária para confirmar o diagnóstico e determinar a natureza do tumor. O estadiamento preciso é fundamental para avaliar o estágio da doença e orientar o plano de tratamento.
Abordagem Cirúrgica Especializada: A cirurgia é frequentemente considerada para o tratamento de tumores nas vias biliares. A ressecção cirúrgica envolve a remoção do tumor e, em alguns casos, parte dos ductos biliares afetados. A natureza complexa da anatomia biliar exige uma abordagem cirúrgica cuidadosamente planejada para preservar a função hepática e biliar, bem como minimizar complicações.
Técnicas Avançadas e Reconstrução Biliar: Em alguns casos, a remoção completa do tumor pode exigir a reconstrução das vias biliares. Isso pode ser feito por meio de anastomoses biliares, que são conexões cirúrgicas entre os ductos biliares saudáveis. Técnicas cirúrgicas avançadas, como a cirurgia robótica, podem ser utilizadas para realizar essas reconstruções com precisão.
Tratamento Multidisciplinar: O tratamento de tumores nas vias biliares muitas vezes envolve uma equipe multidisciplinar de especialistas, incluindo cirurgiões, oncologistas, radiologistas e gastroenterologistas. A colaboração entre esses profissionais é fundamental para desenvolver um plano de tratamento abrangente e otimizado para cada paciente.
Apoio ao Paciente: Além da intervenção médica, é essencial fornecer apoio emocional e educacional aos pacientes e suas famílias. Como cirurgião oncologista, meu objetivo é garantir que os pacientes estejam bem informados sobre suas opções de tratamento, compreendam os riscos e benefícios, e estejam confortáveis com o plano de cuidados.
Em resumo, minha experiência e especialização em cirurgia oncologista me permitem abordar os desafios dos tumores nas vias biliares com uma abordagem precisa e centrada no paciente. Através de técnicas cirúrgicas avançadas e colaboração multidisciplinar, busco proporcionar o melhor tratamento possível, visando a melhoria da qualidade de vida e a obtenção dos melhores resultados clínicos para meus pacientes.
Na minha capacidade como cirurgião oncologista, estou bem versado na complexidade dos tumores que afetam a vesícula biliar. Esses tumores requerem uma abordagem cirúrgica especializada e uma compreensão aprofundada das opções de tratamento disponíveis para garantir o melhor resultado possível para os pacientes.
Tipos de Tumores na Vesícula Biliar: Os tumores na vesícula biliar podem ser benignos ou malignos, sendo o carcinoma da vesícula biliar o tipo mais comum e desafiador. A identificação do tipo de tumor e sua extensão são passos cruciais para determinar a abordagem cirúrgica adequada.
Diagnóstico Preciso e Estadiamento Adequado: O diagnóstico de tumores na vesícula biliar envolve exames de imagem, como ultrassonografia, tomografia computadorizada e ressonância magnética. A biópsia é frequentemente necessária para confirmar o diagnóstico e determinar a natureza do tumor. O estadiamento preciso é fundamental para avaliar a extensão da doença e orientar o plano de tratamento.
Abordagem Cirúrgica Especializada: A cirurgia é frequentemente considerada para o tratamento de tumores na vesícula biliar. A ressecção cirúrgica envolve a remoção da vesícula biliar, juntamente com qualquer tecido circundante que possa estar comprometido pelo tumor. A natureza da cirurgia pode variar de acordo com a localização e o estágio do tumor.
Técnicas Minimamente Invasivas: Em muitos casos, a cirurgia de remoção da vesícula biliar pode ser realizada por meio de técnicas minimamente invasivas, como a colecistectomia laparoscópica. Essa abordagem envolve pequenas incisões e utiliza instrumentos cirúrgicos especiais para remover a vesícula biliar. Isso resulta em uma recuperação mais rápida e menos desconforto pós-operatório.
Tratamento Multidisciplinar: O tratamento de tumores na vesícula biliar frequentemente envolve uma equipe multidisciplinar de especialistas, incluindo cirurgiões, oncologistas, radiologistas e gastroenterologistas. A colaboração entre esses profissionais é fundamental para desenvolver um plano de tratamento abrangente e otimizado para cada paciente.
Apoio ao Paciente: Além da intervenção médica, é essencial fornecer apoio emocional e educacional aos pacientes e suas famílias. Como cirurgião oncologista, meu objetivo é garantir que os pacientes estejam bem informados sobre suas opções de tratamento, compreendam os riscos e benefícios, e estejam confortáveis com o plano de cuidados.
Em resumo, minha experiência e especialização em cirurgia oncologista me permitem abordar os desafios dos tumores na vesícula biliar com uma abordagem precisa e centrada no paciente. Através de técnicas cirúrgicas avançadas e colaboração multidisciplinar, busco proporcionar o melhor tratamento possível, visando a melhoria da qualidade de vida e a obtenção dos melhores resultados clínicos para meus pacientes.
Cirurgia Hepatobiliar

Cirurgia Pancreática
A cirurgia pancreática é uma área complexa e desafiadora da cirurgia oncológica que se dedica ao tratamento de tumores malignos do pâncreas, como o adenocarcinoma pancreático, bem como outras condições graves que afetam esse órgão, como cistos, tumores neuroendócrinos e pancreatite crônica.
O pâncreas é um órgão localizado profundamente no abdômen, próximo a órgãos vitais, o que torna as cirurgias pancreáticas especialmente delicadas. Além disso, os tumores pancreáticos tendem a ser diagnosticados em estágios avançados, o que pode tornar o tratamento mais desafiador.
É uma cirurgia que envolve a remoção da cabeça do pâncreas, do duodeno (primeira parte do intestino delgado), da vesícula biliar e da porção distal do estômago. Em alguns casos, parte do intestino delgado e dos linfonodos próximos também são removidos. Essa cirurgia é geralmente realizada para tratar tumores localizados na cabeça do pâncreas.
Nessa cirurgia, a porção distal (cauda) do pâncreas é removida. É realizada para tratar tumores localizados na porção esquerda do pâncreas.
Consiste na remoção de todo o pâncreas. É realizada em casos mais raros de tumores difusos ou doenças pancreáticas graves.
É a remoção de um tumor do pâncreas sem a necessidade de remover parte do órgão. Essa cirurgia pode ser realizada em tumores benignos ou pequenos tumores neuroendócrinos.
A cirurgia colorretal é uma área especializada da cirurgia oncológica que se dedica ao tratamento de tumores malignos que afetam o cólon (intestino grosso) e o reto. Essa modalidade cirúrgica desempenha um papel fundamental no tratamento do câncer colorretal, sendo frequentemente a primeira opção terapêutica quando a doença é diagnosticada em estágios iniciais.
O câncer colorretal é uma das principais causas de morbidade e mortalidade relacionadas ao câncer em todo o mundo. No entanto, com o avanço da medicina, o diagnóstico precoce e a evolução das técnicas cirúrgicas, os pacientes têm melhores perspectivas de tratamento e de qualidade de vida.
Os procedimentos cirúrgicos na cirurgia colorretal podem ser realizados de diversas formas, incluindo a cirurgia aberta tradicional, a videolaparoscopia e a cirurgia robótica. A escolha da abordagem cirúrgica dependerá das características específicas de cada paciente e da experiência e habilidade do cirurgião.
Remoção parcial do cólon afetado pelo câncer. Dependendo da localização do tumor, pode ser uma hemicolectomia (remoção de parte do cólon), uma colectomia direita ou esquerda (remoção do cólon direito ou esquerdo, respectivamente) ou uma colectomia total (remoção de todo o cólon).
Cirurgia para remover tumores no reto, preservando o esfíncter anal e permitindo a reconstrução da continuidade do trânsito intestinal.
É a reconstrução da continuidade do intestino após a remoção do tumor. Pode ser realizada manualmente ou com auxílio de grampeadores cirúrgicos.
Em alguns casos, quando não é possível fazer a anastomose imediata ou em situações específicas, pode ser necessária a criação de um estoma intestinal temporário para permitir a eliminação das fezes.
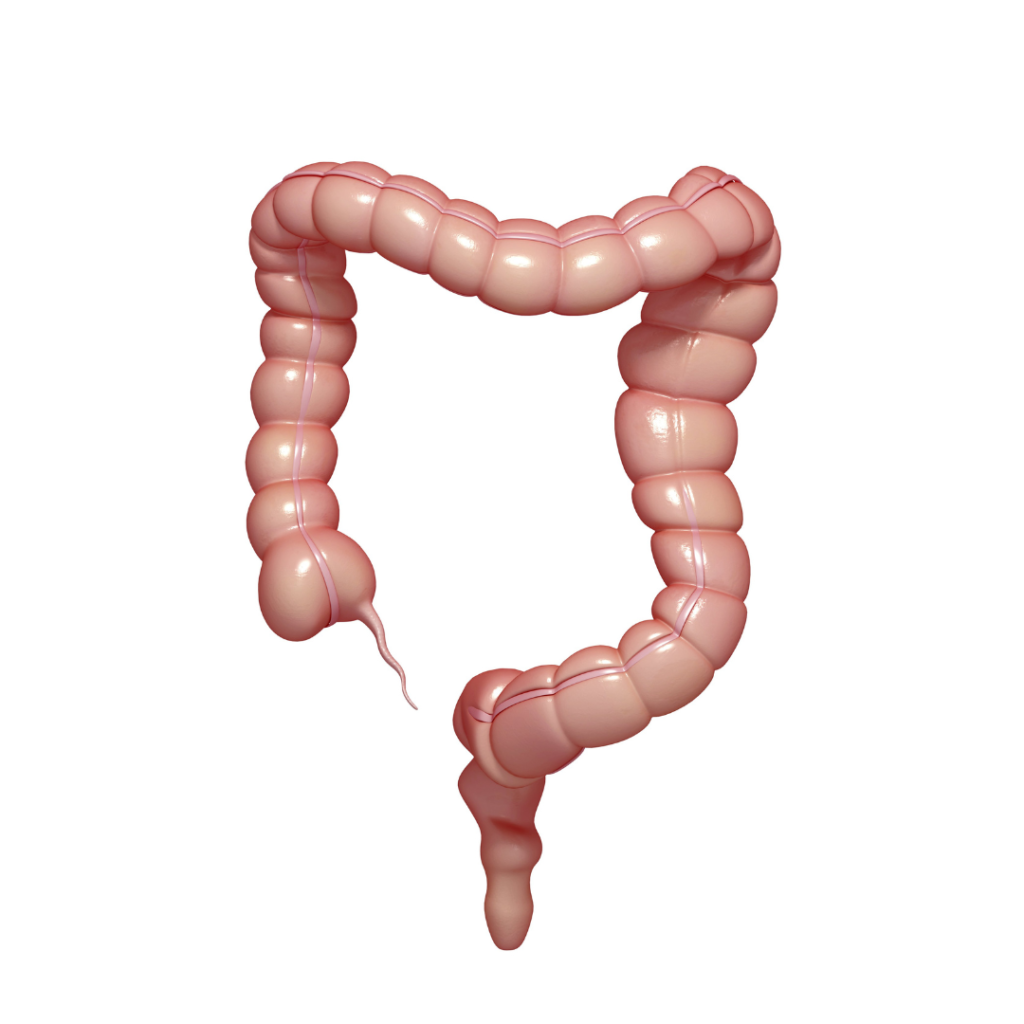
Cirurgia Colorretal
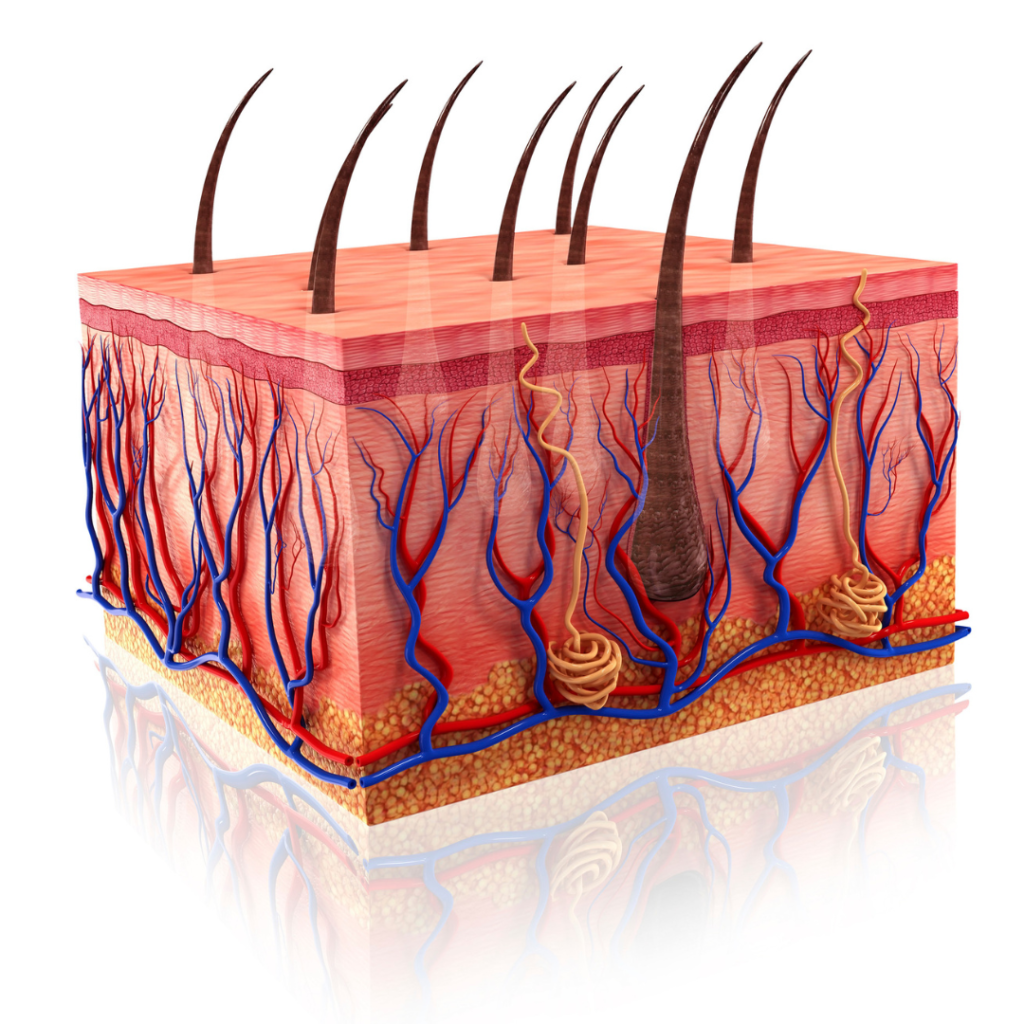
Tumores de Pele
O melanoma, um câncer originário das células produtoras de melanina na pele, demanda nossa atenção devido à sua agressividade e potencial disseminação. No entanto, a evolução da cirurgia minimamente invasiva apresenta uma promissora perspectiva de tratamentos menos invasivos e altamente precisos, proporcionando resultados notáveis e uma recuperação suave aos pacientes.
As cirurgias minimamente invasivas estão transformando o panorama de tratamento do melanoma. Essas técnicas avançadas nos permitem abordar tumores de forma direcionada e eficaz, ao mesmo tempo que preservamos a integridade da pele e dos tecidos adjacentes. Isso resulta em menos desconforto, recuperação mais breve e resultados estéticos superiores, fatores inestimáveis para a qualidade de vida do paciente.
A tecnologia desempenha um papel vital em nossa busca por tratamentos inovadores. Com a dermatoscopia de alta resolução e técnicas de imagem aprimoradas, podemos avaliar as lesões cutâneas com maior precisão do que nunca. Essa precisão no diagnóstico nos permite selecionar as opções de tratamento mais adequadas e personalizadas para cada indivíduo.
Enquanto avançamos, novas fronteiras se abrem no horizonte do tratamento do melanoma. Terapias direcionadas e imunoterapia estão moldando uma nova era na medicina oncológica, oferecendo abordagens ainda mais eficazes e menos invasivas para o controle do melanoma avançado. Estamos comprometidos em explorar essas possibilidades para proporcionar aos pacientes um futuro mais brilhante.
O câncer de ovário é o câncer dos ovários. Ele está relacionado ao câncer das trompas de Falópio, que se desenvolve nas trompas que vão dos ovários ao útero, e ao câncer de peritônio, que é o câncer dos tecidos que revestem o abdômen. Esses tipos de câncer costumam ser diagnosticados em um estágio avançado.
Grande parte das mulheres com neoplasia intraepitelial vulvar não apresenta sintomas. Quando uma mulher com neoplasia intraepitelial tem um sintoma, na maioria das vezes é como coceira que não melhora. Uma área com neoplasia intraepitelial pode parecer diferente do que a pele normal da vulva. Muitas vezes é mais espessa e mais do que a pele normal em torno dela. No entanto, uma área de neoplasia intraepitelial também pode apresentar colorações (vermelho, rosa ou mais escura) diferentes da pele ao redor.
Como essas alterações são muitas vezes causadas por outras condições clínicas, algumas mulheres não percebem que podem ter uma doença grave. Algumas tentam tratar o problema por conta própria. Às vezes, até mesmo os médicos não diagnosticam a doença no início.
Câncer de Vulva de Células Escamosas Invasivo
Quase todas as mulheres com câncer de vulva invasivo apresentarão sintomas, que podem incluir:
- Uma área na vulva que parece diferente do normal, podendo ser mais clara ou mais escura do que a pele em torno dela, parecendo vermelho ou rosa.
- O tumor pode ser observado como uma protuberância ou inchaço, vermelho, rosa ou branco, com uma superfície parecendo uma verruga ou ferida. A área também pode aparecer branca e áspera
- Espessamento da pele da vulva.
- Coceira persistente.
- Dor ou queimação.
- Sangramento não associado ao período menstrual normal.
- Úlcera que persiste por mais de um mês.
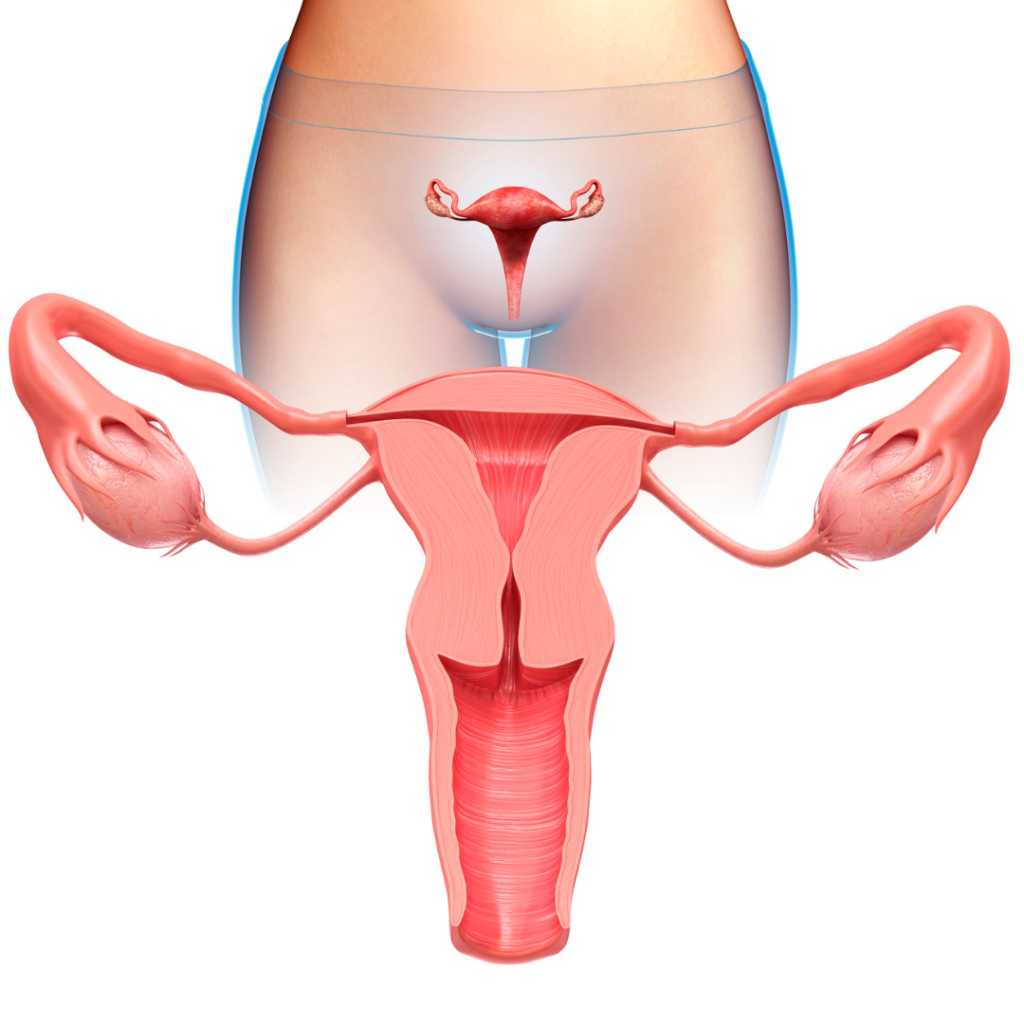
Tumores Ginecológicos
Sarcomas de Partes Moles
Os sarcomas de partes moles representam uma classe diversificada e desafiadora de tumores que se originam nos tecidos moles do corpo, incluindo músculos, gordura, nervos e vasos sanguíneos. Como cirurgião oncológico, é fundamental compreender a natureza complexa desses tumores e a abordagem cirúrgica necessária para lidar com eles.
Em resumo, o tratamento dos sarcomas de partes moles requer uma abordagem cuidadosamente planejada e coordenada, onde a cirurgia desempenha um papel fundamental. Como cirurgião oncológico, minha prioridade é oferecer tratamento individualizado e eficaz, visando a remoção completa do tumor e a melhoria da qualidade de vida dos pacientes afetados por essa condição desafiadora.
Os sarcomas de partes moles são notáveis por sua heterogeneidade, o que significa que eles podem assumir várias formas histológicas e comportamentos clínicos. Isso torna o diagnóstico e o tratamento desafiadores. Esses tumores podem surgir em qualquer parte do corpo, muitas vezes se apresentando como uma massa ou inchaço palpável que pode ou não ser dolorosa.
O diagnóstico de sarcomas de partes moles exige uma abordagem multidisciplinar, incluindo avaliação clínica, exames de imagem avançados, como ressonância magnética e tomografia computadorizada, e biópsia para análise histopatológica. A identificação do subtipo histológico é crucial, pois cada tipo de sarcoma pode responder de maneira diferente ao tratamento e ter prognósticos variados.
A cirurgia é frequentemente uma parte integral do tratamento dos sarcomas de partes moles. A extensão da cirurgia dependerá do tamanho e localização do tumor, bem como do envolvimento de estruturas adjacentes. O objetivo é remover o tumor completamente, enquanto se esforça para preservar a função e a estética da área afetada. A abordagem cirúrgica pode variar desde a ressecção simples do tumor até a ressecção mais extensa com reconstrução complexa.
Uma abordagem multidisciplinar é fundamental no tratamento dos sarcomas de partes moles. Isso envolve a colaboração entre cirurgiões, oncologistas, radiologistas, patologistas e outros profissionais de saúde especializados. Além da cirurgia, outras modalidades de tratamento, como a radioterapia e a quimioterapia, podem ser necessárias para melhorar os resultados e reduzir o risco de recorrência.
O prognóstico dos sarcomas de partes moles varia amplamente com base no subtipo específico, estágio da doença e eficácia do tratamento. O acompanhamento regular após o tratamento é crucial para monitorar a recorrência e tratar quaisquer complicações que possam surgir.
A prevenção e o rastreamento oncológico desempenham um papel crucial na detecção precoce e na redução do impacto do câncer.
Em resumo, como cirurgião oncologista, valorizo a prevenção e o rastreamento oncológico como ferramentas poderosas na luta contra o câncer. Minha prioridade é fornecer orientações precisas e recomendações individualizadas aos meus pacientes, incentivando a adoção de hábitos saudáveis e a realização de exames de rastreamento apropriados. Através dessas estratégias, buscamos não apenas tratar o câncer, mas também prevenir seu desenvolvimento e minimizar seu impacto na saúde das pessoas.
A prevenção do câncer envolve a adoção de medidas que reduzem os fatores de risco conhecidos associados ao desenvolvimento da doença. Isso pode incluir a promoção de hábitos de vida saudáveis, como uma dieta equilibrada, a prática regular de exercícios físicos e a limitação do consumo de álcool e tabaco. Como parte da minha prática clínica, educo os pacientes sobre esses fatores de risco e incentivo a adoção de escolhas saudáveis para diminuir a probabilidade de desenvolver câncer.
O rastreamento é uma estratégia específica para identificar precocemente o câncer em pessoas assintomáticas, permitindo intervenções mais eficazes e menos invasivas. Isso é especialmente relevante em certos tipos de câncer que têm uma fase inicial assintomática, como o câncer de mama, cólon e próstata. Recomendo rotineiramente exames de rastreamento adequados para pacientes que se enquadram em grupos de risco, como aqueles com histórico familiar de câncer ou outras predisposições genéticas.
A detecção precoce do câncer é frequentemente associada a melhores resultados de tratamento e maior probabilidade de cura. Quando um câncer é detectado em estágios iniciais, as opções de tratamento são mais variadas e as intervenções cirúrgicas tendem a ser menos agressivas. Isso se traduz em uma recuperação mais rápida e em uma qualidade de vida melhor para os pacientes.
Minha abordagem à prevenção e ao rastreamento oncológico é altamente individualizada. Levo em consideração os fatores de risco específicos de cada paciente, histórico médico e outras variáveis relevantes para recomendar as estratégias de prevenção e rastreamento mais adequadas. Isso permite que cada paciente tenha um plano personalizado para reduzir o risco de câncer e detectar a doença em estágios iniciais.